精度向上で効果を最大限に ~ピンポイント照射 定位放射線治療~
放射線治療の歴史
がん治療の3本柱の一つである放射線治療は19世紀末に初めて治療が試みられ、以降100年以上に渡る歴史があります。とはいえ、治療装置を用いた放射線治療が普及し始めたのが1950年代、CT画像を用いた3次元治療計画が取り入れられたのが1990年代と、近年になってようやく現在の精度の高い放射線治療(高精度放射線治療)の原型が開発されました。
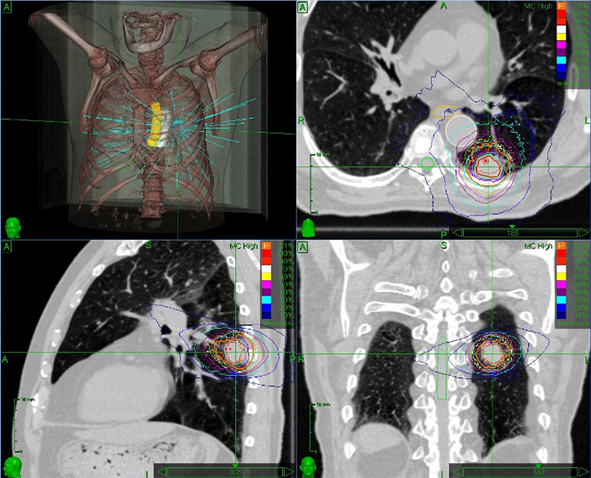
高精度放射線治療の画期的な手法の1つとして、ピンポイント照射の定位放射線治療(Stereotactic Radiation Therapy: SRT)があります。
定位放射線治療SRT
これまでの放射線治療では、
● がん病巣近傍の正常組織への放射線照射も避けられず、副作用が発生する可能性が高い
● 副作用を抑制するためにがん病巣自体への十分な放射線の照射ができない
● 結果として、放射線治療は根治的治療が望めない治療法である
という時代が長く続きました。
しかしながら、
SRTは、細い放射線ビームを様々な角度・方向から照射し、標的とするがん病巣に線量を集中させ高線量を与えることができるピンポイント照射として技術開発が進められました。臨床研究、放射線治療装置の進化、およびコンピューター計算の高速化などにより、複雑な形状のがん病巣に対して、周囲の正常組織への線量を極力減らしつつ、十分な線量の照射が可能となってきました。
頭蓋内治療から全身治療へ
SRTは、歴史的には頭蓋内(主に脳腫瘍)治療専用の装置として開発が開始されました。同心円状に多数配置された放射線源から複数ビームをがん病巣の中心に対して照射することで、これまでの治療機では困難であった線量集中性を高め、周囲正常組織を保護しながらの大線量照射が実現されました。頭蓋内腫瘍へのSRTは1回で治療を行う場合、定位手術的照射(Stereotactic Radio-Surgery: SRS)と呼ばれます。
やがて、一般的な放射線治療装置を用い、患者さんを寝台にしっかりと固定すること、ビームを照射する角度・位置を自在に動かすことにより、頭蓋内だけでなく全身の腫瘍に対しても同様にピンポイント照射をおこなえるようになり、SRTの適応症例が大きく広がりました。
さらなる治療の高精度化~画像誘導放射線治療の普及~
ピンポイント照射という技術に加え、さらに高精度な治療を目指すため、画像誘導放射線治療(Image-Guided Radiation Therapy: IGRT)の技術が開発されました。これは、治療時に患者さんの体位を照射直前、機種によっては照射中も確認し、位置を照合しながらビームを照射できる機構です。これまでは皮膚に直接マーキングをおこなっていたところが、骨・腫瘍・マーカなどを用いてより正確な位置合わせができるようになり、毎回の照射前・照射中に0.1 mm単位で位置を微調整できるようになりました。
さらには、肺や肝臓など、呼吸性移動のある臓器に対しても、その移動量を逐次的に画像で読み取って、がんの位置を追跡しながらビームを照射する機能まで備えられるようになりました。
-
呼吸に伴って動く肺腫瘍への追尾照射
定位放射線治療SRTの適応
SRTの適応は広く、早期がんの根治治療、手術の補助としての術前照射、手術後の再発予防を目的とした術後照射、および再発・転移がんに対する照射と、さまざまな治療において適応されています。
特に、転移がんのうち5個以内の少数転移(オリゴ転移)に対するSRTは、症状緩和やがん制御などの点で有用性が見いだされた結果、2020年4月より保険収載され、治療数が今後は加速的に増加することが予想されます。
SRTは、通常の放射線治療よりも短い治療期間となることが多く、通常治療では1~2ヶ月要するのに対して1~2週間で治療が完了することが多いです。治療期間の大幅な短縮もSRTがもたらす大きなメリットと言えます。なお、SRTは大線量を短期間に集中して照射することが多いため、患者さんの適応や治療計画にはより一層の慎重な判断が求められます。治療方法については、主治医の方に十分にご相談の上、ご判断くださいますようにお願い致します。
【2020年 定位放射線治療 保険適応】
・頭蓋内腫瘍(原発性腫瘍、脳転移)
・頭頚部腫瘍、脳動静脈奇形
・原発性肺がん、原発性肝がん、原発性腎がん(原発性病巣が直径5 cm以下であり転移病巣がない)
・転移性肺がん、転移性肝がん(3個以内で他病巣のないもの)
・前立腺がん、膵がん(転移病巣のない限局性)
・5個以内のオリゴ転移
・脊髄動静脈奇形(頸部脊髄動静脈奇形を含む)
定位放射線治療SRTの将来展望
現在のSRTの課題の一つとして、治療効果があった場合、がんが治療期間中に変形することに対して治療計画の修正をタイムリーにおこなうことが困難であるという点があります。さらなる治療の高精度化を目指していくためには、がんの位置を適切に捉えるだけではなく、治療期間中のがん形状変形を適宜確認し、変形度合いに応じて治療計画自体を適宜修正する必要があるかもしれません。
患者さんの治療状況・身体状況に柔軟に対応した個別化治療がさらに進み、SRTが患者さんにとってさらに安心安全で効果的ながん治療となっていくことが期待されます。